*Por *Inés Peralta Ramos
Los cánceres de piel no melanoma y melanoma tienen una tasa muy alta de supervivencia cuando se diagnostica en estadios tempranos”, especifica la Dra. Yanina Pfluger, Jefa de tumores cutáneos y Sarcomas del Instituto Alexander Fleming.
“La pandemia perjudicó notablemente el diagnóstico y tratamiento de los tumores primarios. Hemos visto tumores más avanzados que lo habitual, sobre todo en los adultos mayores que fueron quienes estuvieron más tiempo bajo aislamiento. Aquellos pacientes que ya habían sido tratados y se encontraban bajo seguimiento, la conectividad permitió algún tipo de contacto y eventual intervención”, explica a su vez el Dr. Dardo Etchichury, Cirujano Plástico y Subjefe de la Unidad de Oncología Cutánea del IAF.
Síntomas que encienden alarmas
La Dra. Carolina Spinelli, dermatóloga de la Unidad de Oncología Cutánea del Fleming, explica que “la manera de detectar en forma temprana un cáncer de piel es concurriendo al dermatólogo para un control general. Es el dermatólogo quien lo detecta mediante la inspección y realización de dermatoscopia manual, la cual nos permite observar estructuras de la piel imperceptibles al ojo humano, aumentando la sensibilidad y especificidad en el diagnóstico clínico tanto del melanoma como de otros tumores cutáneos”.
El autoexamen (revisar nuestra piel) periódico es una gran herramienta que colabora con la detección precoz. “Un diagnóstico temprano, con un tratamiento adecuado, permite la cura en la mayoría de los casos”, indica la Dra. Marcela Moreno, Jefa del servicio de dermatología del IAF.
Durante la infancia los controles dermatológicos los debe realizar el pediatra, quien considerara si es necesario la derivación a un dermatopediatra, teniendo en cuenta tipo de piel, lesiones que presente y antecedentes. A partir de los 16 años se podrían comenzar a realizar controles con el dermatólogo, quien examinará la piel en general, y brindará consejos sobre hábitos saludables en cuanto a prevención del cáncer de piel.
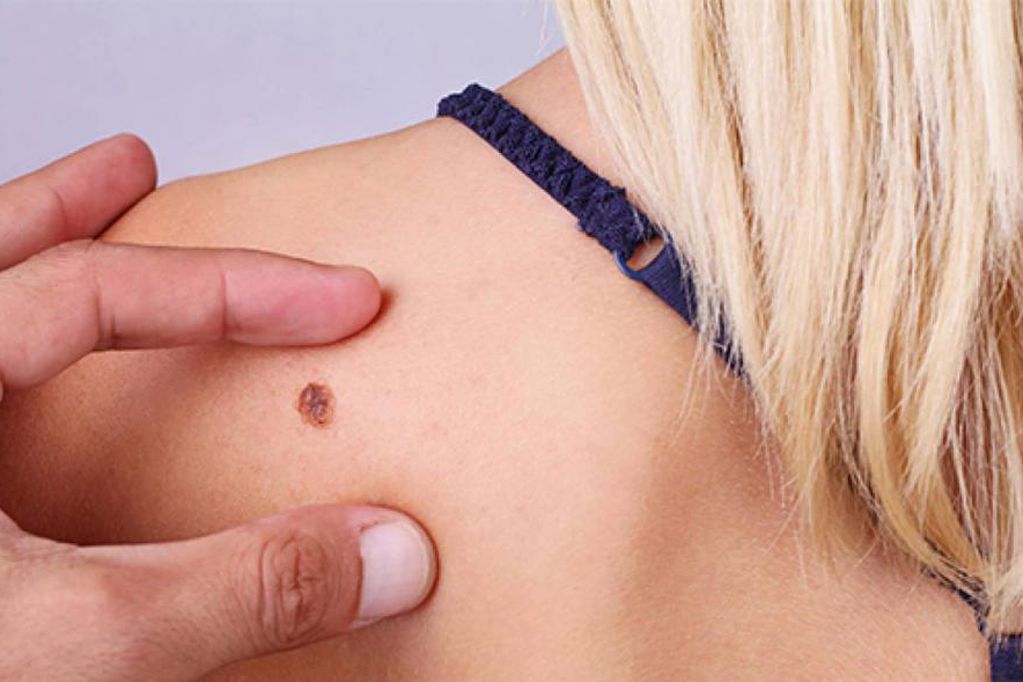
En el caso de los melanomas, los signos a tener en cuenta son los denominados ABCDE: Asimetría (una mitad del lunar es diferente a la otra), Bordes irregulares, Color (cambio o múltiples), Diámetro mayor a 5 mm, Evolución elevación del lunar. O ante la aparición repentina de un lunar. Si el paciente realiza los controles periódicos de sus lunares, el dermatólogo puede detectarlo mucho antes que estos criterios estén presentes.
¿Cómo son los pasos a seguir una vez confirmado el diagnóstico?
El cirujano Dardo Etchichury explica que “los tumores de piel no melanoma más frecuentes son el carcinoma basocelular y el espinocelular. Dependiendo del grado de invasión, los tratamientos oscilan desde métodos de destrucción local a técnicas quirúrgicas más complejas como la cirugía de Mohs, que alcanza tasas de curación del 99%”. El IAF realiza unas 3.000 cirugías anuales con esta técnica, en su mayoría con anestesia local y en forma ambulatoria.
En cuanto al melanoma, una vez confirmado el diagnóstico, el tratamiento depende de la profundidad del tumor. En los más superficiales, sólo una ampliación de los márgenes cutáneos suele ser suficiente. En los melanomas más profundos, está indicada la biopsia de ganglio centinela. Este es un procedimiento técnicamente confiable que permite detectar en forma temprana metástasis microscópicas localizadas en los ganglios linfáticos regionales.
Existen síndromes genéticos hereditarios que favorecen el desarrollo del melanoma, pero la mayor característica genética o hereditaria es el fototipo, es decir, el color de la piel. La exposición al sol es la principal causa del desarrollo de los tumores no melanoma.
Algunas personas tienen un mayor riesgo de melanoma que otras. Por ejemplo los pacientes con antecedentes familiares que han tenido melanoma o si han tenido ciertos lunares anormales en el pasado. Entre las familias predispuestas al melanoma debido a mutaciones genéticas, la incidencia es 21 veces mayor, presumiblemente debido a una interacción entre el aumento de la exposición al sol y la mutación genética predisponente.
Las terapias dirigidas, que tienen indicación en carcinoma de células basales y melanoma, también tienen tasas de respuestas entre 40% y 70%, aunque en el caso de melanoma, se individualiza su indicación considerando las características biológicas del tumor. Pese a las novedades y al desarrollo terapéutico reciente, las prácticas preventivas resultan claves ya que las oportunidades aumentan en los casos con detección más temprana.
¿Cuáles son las situaciones donde el oncólogo debería indicar tratamiento?
El oncólogo debe involucrarse desde el inicio del diagnóstico de los tumores de piel. “De esta manera se podrá evaluar correctamente la mejor estrategia de tratamiento con las herramientas disponibles hasta el momento (cirugía, radioterapia, quimioterapia o inmunoterapia), así como coordinar con el paciente una serie de controles futuros para mejor beneficio”, indica el Dr. Tomás Soulé, oncólogo clínico del área de sarcomas y melanomas del IAF.
El cáncer de piel según el género y las edades
Según los profesionales del IAF, hay incidencias en edad y género en los casos de cánceres de piel, aunque responden a factores concretos. “En general, las mujeres tienden a estar más pendientes de los cuidados de la piel y eso genera consultas en etapas más tempranas de la enfermedad en comparación con los hombres”, explica el Dr. Etchichury.
“Es importante mencionar que la biología de algunos tumores cutáneos es distinta en pacientes jóvenes respecto a adultos de mayor edad. Clásicamente, para el caso de melanoma, en niños menores a 10 años, se ha descrito un pronóstico más favorable. Sin embargo, estos datos son controvertidos. Se debe tomar en cuenta, que en la población juvenil existen tipos biológicos particulares de melanoma, como el ‘spitzoide’. En jóvenes de mayor edad, aumenta la frecuencia de compromiso en ganglios regionales cuando se diagnostica la enfermedad”, agrega el Dr. Federico Wiasberg, oncólogo clínico del Fleming.
“Poblacionalmente, se sugier aumentar las oportunidades de protección solar en entornos al aire libre, proporcionar a las personas la información que necesitan para tomar decisiones concretas y saludables sobre la exposición a la radiación ultravioleta. Promover políticas nacionales de prevención de cáncer de piel y fortalecer la investigación, la vigilancia, el seguimiento y la evaluación relacionados con la prevención del cáncer de piel”, concluye el médico oncólogo Andrés Rodriguez del IAF.
Últimos avances tecnológicos para una mejor calidad de vida
En la Unidad de Oncología Cutánea (UOC) del IAF, se trabaja con la dermatoscopía Digital (Fotofinder®), conocido por los pacientes como “mapeo de lunares”.
La técnica consiste en dos pasos: primero, fotografiar todo el cuerpo y luego, la dermatoscopía mediante un sistema óptico de amplificación e iluminación de los lunares individuales. Esto se deja documentado y la realización del estudio a lo largo del tiempo (generalmente en forma anual) permite detectar cambios precoces o aparición de nuevas lesiones. Se recomienda para pacientes con antecedente personal y/o familiar de melanoma, o ante la presencia de muchos lunares. Según la doctora Carolina Spinelli, dermatóloga del UOC, “los avances científicos más relevantes son las nuevas drogas para aquellos casos de enfermedad avanzada, sin embargo, el control con el dermatólogo sigue siendo la forma más importante para la detección precoz del cáncer de piel”.
Guía práctica de cuidados
Para proteger la piel de los efectos nocivos del sol, es importante que la fotoeducación ocurra desde edades muy tempranas. La fotoprotección es la clave. Para llevarla adelante, estas premisas son obligatorias:
- Mantener a los recién nacidos alejados del sol
- Usar sombrero de ala ancha
- Anteojos con filtro UV
- Ropa clara, con manga o con filtros solares
- Usar fotoprotector con un factor mayor a 30 de calidad reconocida, que bloquee las radiaciones UVA y UVB, con amplio espectro. La aplicación deberá ser 30 minutos antes de la exposición y renovarlo cada 2 horas. Su uso en niños es a partir de los 6 meses de edad
- Evitar exposición solar de 10 a 16 horas en primavera-verano
- Evitar las quemaduras solares
- Evitar al uso de camas y pantallas de bronceado
*Inés Peralta Ramos
[email protected] I www